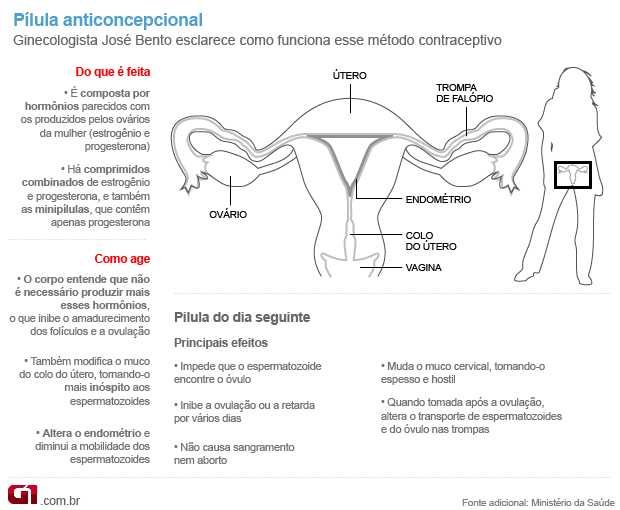
PÍLULA ANTICONCEPCIONAL
O anticoncepcional hormonal combinado oral (AHCO) ou pílula anticoncepcional é um comprimido que tem em sua base a utilização de uma combinação de hormônios, geralmente estrogênio e progesterona sintéticos, que inibe a ovulação. O anticoncepcional oral também modifica o muco cervical, tornando-o hostil ao espermatozoide.
O uso desse método contraceptivo deve ser indicado pelo médico ginecologista, pois somente após análise é possível indicar qual a pílula adequada ao seu organismo.
Recentemente, com o avanço científico, surgiram pílulas com hormônios bioidênticos. Os hormônios bioidênticos são substâncias que têm estrutura química e molecular igual à dos gerados pelo organismo humano. Produzidos em laboratório, a partir de diversas matérias-primas, servem para desempenhar as funções dos hormônios do corpo – desde o controle do ciclo menstrual e do metabolismo até o tratamento da menopausa – e como anticoncepcional.
O hormônio sintético é uma substância processada e manipulada em laboratório e pode gerar mais efeitos colaterais que o hormônio natural ou bioidêntico . O anticoncepcional hormonal combinado oral (AHCO) é considerado um medicamento eficiente na prevenção da gravidez e seu índice de falha é de 0,1%.
Tipos de pílulas
Dentre os diversos tipos de pílulas existentes, as mais receitadas são:
Pílula Monofásica:
A pílula monofásica possui em sua fórmula estrogênio e progesterona com a mesma dosagem. É o comprimido anticoncepcional mais conhecido pelas mulheres. A utilização deve ter início entre o primeiro e o quinto dia da menstruação e termina quando a cartela acabar. Depois, é necessário parar por 7 dias.
Minipílula:
A minipílula ou pílula sem estrogênio possui em sua base somente progesterona. É a pílula indicada para mulheres que estão amamentando e querem evitar uma nova gravidez. Para essas mulheres, a pílula deve ser tomada todos os dias, sem interrupção.
Pílula Multifásica:

A pílula multifásica tem combinação de hormônios com diferentes dosagens conforme a fase do ciclo reprodutivo. Essas pílulas causam menos efeitos colaterais e possuem cores diferentes, para diferenciar a dosagem e o ciclo. A ordem da cartela deve ser respeitada.
Em 2007, foi lançada no Brasil a pílula anticoncepcional que contém em sua fórmula drosperinona e etinilestradiol. Essa nova pílula é mais eficiente por amenizar os sintomas físicos e emocionais causados pelos hormônios femininos, como tensão pré-menstrual, acne e síndrome dos ovários policísticos.
Trata-se de uma cartela de 24 pílulas, cada uma 3mg de drosperinona e 0,02mg de etinilestradiol. Para que o medicamento tenha eficiência, é preciso tomar uma pílula por dia durante 24 dias e 4 dias de intervalo.
Há também a pílula do dia seguinte, que deve ser usada somente em situação de emergência.
TRATAMENTOS E CUIDADOS
O método contraceptivo oral é a prática de prevenção mais utilizada atualmente. Além da contracepção, a pílula anticoncepcional também é utilizada na terapia de algumas doenças que acometem uma parcela das mulheres.
Na parte clínica, os métodos contraceptivos são usados para o tratamento de sintomas de patologias, tais como sangramentos irregulares, cólicas menstruais, TPM, diminuição do fluxo menstrual, endometriose e síndrome dos ovários policísticos.
Existem estudos que apontam que a pílula anticoncepcional pode diminuir a incidência de câncer de ovário e de endométrio, doença benigna da mama, o desenvolvimento de cistos ovarianos funcionais, artrite reumatoide, doença inflamatória pélvica (DIP), gravidez ectópica e anemia por deficiência de ferro.
A terapia com contraceptivos orais também é utilizada no tratamento contra sangramento irregular ou excessivo, acne, hirsutismo (aumento de pelos em locais não comumente femininos), dismenorreia e endometriose. Para evitar alguns desses problemas, têm-se oferecido regimes alternativos de uso dos anticoncepcionais chamados de regime contínuo, quando a mulher não para de usar o anticoncepcional, e regime estendido, quando a mulher o usa por períodos prolongados, geralmente de 84 dias seguidos de 7 dias de pausa.
Esses regimes mostraram que há benefícios e efeitos colaterais nessa nova maneira de usar o anticoncepcional. Um dos efeitos colaterais é o “spotting” ou a perda de sangue (em pequena quantidade) durante o uso do anticoncepcional.
A maioria das pacientes não está consciente desses benefícios à saúde, bem como do uso terapêutico dos contraceptivos orais. Orientação e educação são necessárias para ajudar as mulheres a ficarem bem informadas a respeito de decisões de cuidados com a saúde e aderência aos tratamentos.
Confira como proceder no uso da pílula em caso de esquecimento, conforme o seu tipo de contraceptivo (21 ou 24 comprimidos), na sessão esqueci de tomar a pílula.
CONVIVENDO

Apesar de muitas mulheres conhecerem a pílula anticoncepcional, ainda há a falta de informações corretas sobre esse método contraceptivo. Confira abaixo as principais dúvidas sobre a pílula.
Qual a melhor pílula para mim?
Existem diversos tipos de pílulas porque existem diversos tipos de mulheres. Somente seu médico poderá identificar a pílula mais indicada para você.
Quando iniciar uma cartela de pílula pela primeira vez?
Na maioria das pílulas disponíveis no mercado com 21 drágeas/comprimidos, a maneira correta é iniciar com a primeira pílula no primeiro dia da menstruação. Tomar uma pílula por dia durante 21 dias, fazer uma pausa de 7 dias sem tomar e recomeçar. A menstruação vem durante essa pausa. Outras pílulas podem ser tomadas de formas diferentes, por isso é necessário consultar o médico. No caso da pílula sem estrogênio, ela deve ser iniciada no primeiro dia da menstruação e tomada sem interrupção.
A partir de qual dia a pílula começa a fazer efeito?
Se tomada corretamente, a pílula fará efeito a partir do primeiro dia em que foi tomada.
Na pausa entre uma cartela e outra posso ter relações sem chances de engravidar?
Sim, nos dias de pausa da pílula elas continuam a funcionar, ou seja, a proteção contra a gravidez continua e o risco de falha é de 0,1%.
E se eu esquecer de tomar um dia?
A pílula deve ser tomada diariamente e, aproximadamente, no mesmo horário. Isso quer dizer que se eu tomar à noite, devo continuar tomando à noite. Se esquecer e lembrar de tomar dentro de 12 horas, a pílula continuará funcionando. Se esquecer por mais de doze horas, verifique as instruções com seu médico ou na bula do produto. Tome a pílula que esqueceu assim que lembrar e a pílula do dia no seu horário habitual. Verifique sempre na bula do produto e com seu médico informações detalhadas e específicas sobre o tipo de pílula que você está tomando.
Quero atrasar ou adiantar minha menstruação; posso continuar a tomar a pílula sem parada?
Não deve. A pílula foi projetada para ser tomada por 21 dias. Se continuar tomando, poderá ter uma menstruação fora de época. Nesses casos é conveniente que você consulte seu médico para ele lhe oferecer uma maneira mais segura de não menstruar.
E se eu não tiver relações por um grande período?
Mesmo assim é preferível continuar tomando.
Pílula previne contra as doenças sexualmente transmissíveis (DSTs)?
O uso da pílula não previne a mulher e o parceiro contra as DSTs.
É verdade que a pílula engorda?
Não. Na maioria das mulheres a pílula não aumenta o peso, nem dá celulite ou estrias, conforme estudos científicos apontam.
Qual pílula engorda mais ou tem maiores efeitos colaterais?
Existem diversos tipos de pílulas porque existem diversos tipos de mulheres. Os efeitos colaterais variam de acordo com o organismo da pessoa, como aumento de risco de doenças cardiovasculares em mulheres hipertensas e aumento de enxaquecas e problemas vasculares em pessoas com histórico familiar dessas doenças. Entretanto, somente o próprio médico poderá identificar a pílula mais adequada para você e qual tem menos efeitos colaterais.
Pílula faz mal?
A pílula anticoncepcional é um dos medicamentos mais usados (e estudados) no mundo todo. Além de ser usada para evitar gravidez, ela pode proteger mulheres contra algumas infecções genitais, câncer de ovário e alguns tipos de câncer de útero. Assim como qualquer outro medicamento, a pílula possui contraindicações e efeitos colaterais. O uso de anticoncepcionais por algumas mulheres, contudo, pode aumentar o risco de complicações vasculares como trombose venosa profunda (TVP), embolia pulmonar, infarto do miocárdio e acidente vascular cerebral (AVC). Por isso a importância de consultar um médico antes de optar por determinada pílula.
Pílula serve para tratar doenças?
A pílula tem sido usada com sucesso no tratamento da síndrome dos ovários policísticos e no tratamento conservador da endometriose. Também é muito utilizada no tratamento da acne (espinhas), hirsutismo (aumento de pelos), cólicas e distúrbios da menstruação, tais como tensão pré-menstrual e cólica menstrual.
É verdade que é necessário parar a pílula de tempos em tempos para o organismo descansar?
Não. Estudos recentes indicam que não é preciso parar para descanso.
Hormônios biodênticos estão presentes no dia a dia da mulher
Ao contrário dos homens, que só tomam hormônio em casos excepcionais – para tratar alguma doença ou distúrbio –, as mulheres convivem diariamente com esse tipo de medicamento. Mesmo versões modernas dessas substâncias, como os hormônios bioidênticos (cuja estrutura é igual à dos produzidos pelo organismo), estão presentes em produtos voltados para o público feminino, inclusive algumas formulações de anticoncepcionais.
Os estrogênios e os progestagênios, em conjunto, ajudam a regular o ciclo menstrual. Baixos níveis desse hormônio podem resultar em problemas de pele, insônia e falta de desejo sexual.
Em sua forma bioidêntica, quando combinada em pílulas com a progesterona, formam um contraceptivo muito eficiente.
Segundo alguns especialistas, o uso do estradiol bioidêntico em um contraceptivo (um dos estrógenos presentes no corpo feminino) destaca-se por ser uma substância que o organismo feminino já está acostumado, o que melhora sua atuação e diminui os impactos no metabolismo. É uma forma de mesclar a segurança necessária a um anticoncepcional com um equilíbrio hormonal mais natural.
Conheça alguns usos dos hormônios bioidênticos
Como têm várias finalidades, os hormônios bioidênticos – aqueles cuja estrutura química e molecular é igual à dos gerados pelo organismo humano – costumam ser usados por mulheres de perfis diversos, diferentes idades e passando por tratamentos diferentes.
Inicialmente, os produtos com bioidênticos só estavam disponíveis na forma de injeções ou adesivos cutâneos, mas recentemente foram lançadas pílulas com esse tipo de fórmula.
Segundo o ginecologista Dr. Marco Aurelio Pinho de Oliveira, chefe da ginecologia da Faculdade de Medicina da Universidade Estadual do Rio de Janeiro (Uerj) e responsável pelo ambulatório de endometriose do Hospital Universitário Pedro Ernesto, um dos casos em que se usam essas substâncias é o que, em linguagem médica, chama-se anovulação crônica ou síndrome dos ovários policísticos (quando a mulher não ovula ou ovula com pouca frequência).
“Por conta da anovulação, existe excesso de estrogênio e menor quantidade de progestagênio, causando ciclos menstruais com intervalo longo e fluxo menstrual aumentado [hemorragia]. O estrogênio em excesso aumenta o crescimento da camada interna do útero (o endométrio) e pode causar ciclos menstruais mais intensos e prolongados”, explica. “Assim, a mulher fica meses sem menstruar – e, quando menstrua, vem muito sangue”. O uso da progesterona, que não é produzida adequadamente nos casos de anovulação, é uma opção, porque corrige em parte o desequilíbrio hormonal causado pela síndrome. Neste caso, pode ser usado um hormônio bioidêntico ao da progesterona.
A mesma substância pode ser complementada em outros quadros, ligados a estilos de vida que afetam o ritmo da ovulação e prejudicam a produção de progesterona. “As atletas de alta performance podem ter um bloqueio do estrogênio pelo excesso de exercícios e, com isso, a mulher para de menstruar. A anorexia nervosa também leva à depressão dos hormônios e altera o ritmo da ovulação”, explica Oliveira. Já nos casos de sobrepeso e/ou obesidade que causam anovulação pelo aumento da resistência à insulina, há muito estrogênio e pouca progesterona. Em ambas as situações citadas, uma pílula anticoncepcional com estradiol bioidêntico combinada a um progestagênio sintético, além de regular a menstruação, servirá como método contraceptivo.
Além de produzir os mesmos efeitos contraceptivos que os anticoncepcionais feitos com hormônios sintéticos, os produtos com substâncias bioidênticas também têm propriedades terapêuticas semelhantes e causam menos efeitos colaterais.
Fontes:
Dr. Sergio dos Passos Ramos CRM17.178 – SP
Hormones, Bioidentical. “A comprehensive review of the safety and efficacy of bioidentical hormones for the management of menopause and related health risks.” Altern Med Rev 11, no. 3 (2006): 208-223.
Diamanti-Kandarakis, Evanthia, Jean-Patrice Baillargeon, Maria J. Iuorno, Daniela J. Jakubowicz, and John E. Nestler . “A modern medical quandary: polycystic ovary syndrome, insulin resistance, and oral contraceptive pills.” The Journal of Clinical Endocrinology & Metabolism 88, no. 5 (2003): 1927-1932.
Gwinn, Marta L., Nancy C. Lee, Philip H. Rhodes, Peter M. Layde, and George L. Rubin.“Pregnancy, breast feeding, and oral contraceptives and the risk of epithelial ovarian cancer.”Journal of clinical epidemiology 43, no. 6 (1990): 559-568.
Weiderpass, Elisabete, Hans-Olov Adami, John A. Baron, Cecilia Magnusson, Anders Lindgren, and Ingemar Persson . Use of oral contraceptives and endometrial cancer risk (Sweden).” Cancer Causes & Control 10, no. 4 (1999): 277-284.
SJ, WINGRAVE “Reduction in incidence of rheumatoid arthritis associated with oral contraceptives. Royal College of General Practitioners Oral Contraceptive Study.” Lancet 1, no. 8064 (1978): 569-571.
Arowojolu, Ayodele O., Maria F. Gallo, Laureen M. Lopez, David A. Grimes, and Sarah E. Garner.“Combined oral contraceptive pills for treatment of acne.” Cochrane Database Syst Rev 3 (2009): CD004425.
Batukan, Cem, and Iptisam Ipek Muderris. “Efficacy of a new oral contraceptive containing drospirenone and ethinyl estradiol in the long-term treatment of hirsutism.” Fertility and sterility 85, no. 2 (2006): 436-440.
Harada, Tasuku, Mikio Momoeda, Yuji Taketani, Hiroshi Hoshiai, and Naoki Terakawa “Low-dose oral contraceptive pill for dysmenorrhea associated with endometriosis: a placebo-controlled, double-blind, randomized trial.” Fertility and sterility 90, no. 5 (2008): 1583-1588.
Gallo, M. F., D. A. Grimes, K. F. Schulz, and F. M. Helmerhorst. “Combination contraceptives: effects on weight.”The cochrane library (2003).
OMS (Organização Mundial da Saúde) Collaborative Study of Cardiovascular Disease and Steroid Hormone Contraception 1997 Acute myocardial infarction and combined oral contraceptives: results of an international multicentre case-control study. Lancet 349:1202–1209
Lidegaard, Øjvind, and Svend Kreiner. “Contraceptives and cerebral thrombosis: a five-year national case-control study.” Contraception 65, no. 3 (2002): 197-205.
Seeger, John D., Jeanne Loughlin, P. Mona Eng, C. Robin Clifford, Jennifer Cutone, and Alexander M. Walker. “Risk of thromboembolism in women taking ethinylestradiol/drospirenone and other oral contraceptives.” Obstetrics & Gynecology 110, no. 3 (2007): 587-593.
Parkin, Lianne, David CG Skegg, Meg Wilson, G. Peter Herbison, and Charlotte Paul. “Oral contraceptives and fatal pulmonary embolism.” The Lancet 355, no. 9221 (2000): 2133-2134.
Tanis, Bea C., Maurice AAJ van den Bosch, Jeanet M. Kemmeren, Volkert Manger Cats, Frans M. Helmerhorst, Ale Algra, Yolanda van der Graaf, and Frits R. Rosendaal. “Oral contraceptives and the risk of myocardial infarction.” New England Journal of Medicine 345, no. 25 (2001): 1787-1793.
Bousser, M. G., J. Conard, S. obo Kittner, B. De Lignières, E. A. MacGregor, H. Massiou, S. D. Silberstein, and C. Tzourio. “Recommendations on the risk of ischaemic stroke associated with use of combined oral contraceptives and hormone replacement therapy in women with migraine.”Cephalalgia 20, no. 3 (2000): 155-156.
OMS (Organização Mundial da Saúde) “Planejamento familiar: um manual global para profissionais e 9 serviços de saúde”. Escritório de População e Saúde Reprodutiva 2007


Nenhum comentário:
Postar um comentário